・不妊治療も長い道のりでしたが、ようやくここまで来ることができました。
・「体外受精と顕微鏡授精」「スクリーニングテスト」について知っていますか?
・私は全然知らなかったのでかなり調べました。その内容について書きますね。
体外受精と顕微鏡授精(ICSI)の違い
ミシガン大学では、体外受精と顕微授精(ICSI)の両方が行われています。
体外受精は、「シャーレ(培養する皿)の上で卵子に精子ふりかけて受精させる方法」で、卵子を傷付ける事はありません。
一方で、顕微授精(ICSI)は、「顕微鏡で見ながら、卵子に穴を開けて精子を1つ入れて受精させる方法」で、稀に卵子が傷つくことで、遺伝子異常を引き起こしてしまう可能性があります。
どちらが良いのか分からず担当医師に意見を聞くと、「初めての夫婦は半分ずつ行うことが多い」との事でしたので、私たちは両方試してみる事にしました。
AHA(アシストハッチング)
ミシガン大学では5日目での胚移植の場合は、全ての胚にAHAが行われます。
AHAとは「胚を覆っている透明体と呼ばれる殻を破る処置」です。
透明体の影響で、胚移植しても子宮内膜に進入できずに、着床率が下がることを予防する効果があるようです。
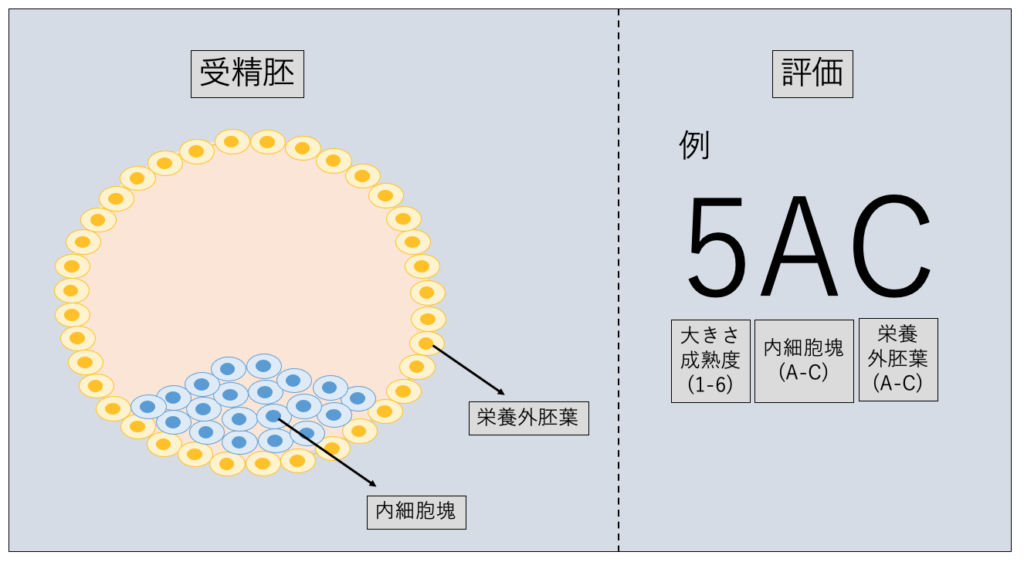
胚の質の評価
受精卵は、細胞分裂して成長することで「受精胚」になります。
胚移植の際には、着床率を上げる為に、細胞分裂が進み・成熟している胚(下図)を選別する必要があります。
また、受精胚は、大きさ・内細胞塊(胎児に成長する部分)・栄養外胚葉(胎盤になる部分)の3つの項目で評価されます。
- 大きさ・成熟度・・・6 段階評価(1〜6)で6が最も良い。
- 内細胞塊・・・3段階評価(A〜C)で、Aが最も良い。
- 栄養外胚葉・・・3段階評価(A〜C)で、Aが最も良い。
尚、私の移植に選ばれた胚は「5AA」の胚でした。
着床前スクリーニングテスト
胚移植の際には、「受精胚の選択」が特に重要になります。
上の評価に基づいて胚は選択されますが、細胞分裂は活発だったけれども、遺伝子異常を含んでいる胚もあります。
さらに、高齢出産の場合は、遺伝子異常の可能性は高くなります。
そのため胚移植の前に、遺伝子の異常を確認する目的で、PGT-A (Preimplantation Genetic Testing for Aneuploidies)という着床前診断をすることがあります。(日本ではPGSと呼ばれるスクリーニングテストです。)
具体的には受精胚の細胞を一部取り出し、「染色体の過不足があるかどうか」を検査する方法です。
染色体の本数が異常な場合は、子供に生まれつきの病気があることが多くなります。
また「異常がない」と判断されても「病気を持った子供が生まれる可能性」もあります。
日本では、「遺伝性の重い病気が子供に伝わる可能性がある方」や「流産を繰り返している方」が対象になるようですが、アメリカでは夫婦の希望があれば受けることはできます。
保険で費用は概ねカバーされておりますので、最近は検査を受ける夫婦が増えてきています。
また、「子供の性別」に関しても知ることができます。
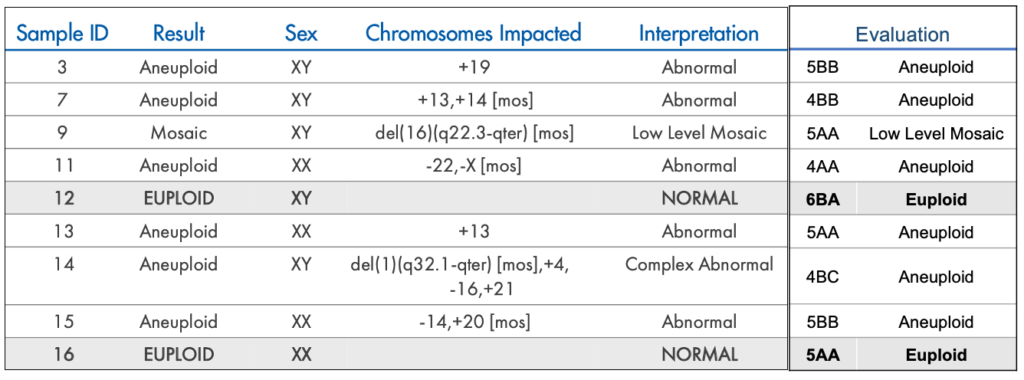
私達の胚の結果は下図の通りでした。結果は1ヶ月以内に送られてきます。
Rsultの部分に染色体数の異常がない(Euploid)もしくは異常がある(Aneuploid)が記載してあります。
その他、Sex(性別)、Chromosomes Impacted(染色体異常のある場所)、Interpretation(正常かどうかの解釈)が記載された結果が届きます。
また、スクリーニングテスト提出前に観察したEvaluation(胚の質の評価)に関しても横に記載しておきます。
スクリーニングテストを受ける前は、「染色体数の異常はほとんどないだろう」と思っていましたが、意外に染色体数の異常が多くて驚きました。
染色体数の異常は、出生率にも大きく影響するので、「もし可能であればスクリーニングテストは受けた方がいい」と思います。
この結果から見ても、「やっぱり胚が大きくて成熟度してる胚は染色体異常が少ないのかな」ということを感じました。







コメント